気管支喘息Bronchial asthma
気管支喘息
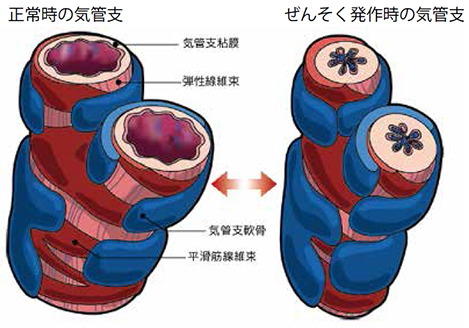
抗原の暴露により1型アレルギー(即時型アレルギー)が生じて気管支内腔が狭窄する病気です。夜間や早朝は交感神経の活動が低下するため気管支内腔が狭くなりやすく、この時間帯に咳や呼吸困難が起こりやすいのが特徴です。植物、食物、薬剤、動物のフケ、ハウスダストなどが抗原となり、血液検査で抗原の検索が可能です。また、寒さ、アトピー素因も複雑に関与します。ぜーぜーする通常の気管支喘息のほか、咳のでるタイプの「咳喘息」というのもあります。咳喘息は気管支喘息の前期症状といわれています。
【診断】

【診断】
この病気は、呼吸音、肺機能検査、気管支拡張剤の吸入で症状が改善するかどうかで診断がつきます。気管支喘息を放っておくと気管支内腔が狭窄したまま固定してしまい(リモデリングといいます)、気管支拡張薬が効かなくなりますので、早期のコントロールが必要です。
【治療】
【治療】
発作がないと気管支喘息は治ってしまったように思われるかもしれませんが、原因となる気管支の炎症は続いています。炎症が続けばいずれまた発作が起こります。したがって、日頃から炎症をおさえる治療(予防薬)をおこなうことが大切です。治療は年齢に応じた気管支喘息ガイドラインに沿って行います。成人では、早期から吸入ステロイドを開始し、必要に応じて気管支拡張薬、抗アレルギー薬を追加します。ステロイドは長期服用すると様々な副作用を起こすことが知られていますが、吸入で用いる場合は副作用も少なく安全です。アレルギーの原因物質が判っている場合は、できるだけそれを避けることも大切です。喫煙は気管支喘息を悪化させやすく、薬の効果を低下させるので禁煙しましょう。いったん、発作が起こったら即効性のあるスプレータイプの発作治療薬を吸入します。何度か繰り返し吸入してもすぐに発作がでるようなら、速やかに医療機関を受診してください。
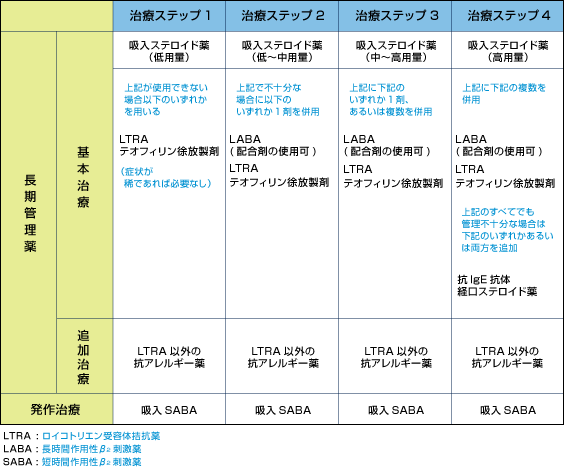
「コントロール良好」な状態が3〜6ヶ月維持できれば、薬を減らすかそのままの治療を続けるか相談して決めます。「コントロール不十分」または「コントロール不良」となれば、治療を強める必要があります。「コントロール良好」を目指して、治療を継続しましょう。


